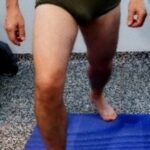
Durante il periodo riabilitativo vengono eseguiti esercizi respiratori di tipo diaframmatico, toracico e di tipo misto, utili a migliorare l’ossigenazione di tutto corpo. (Fig. 5 C).
In casi di pazienti affetti da BPCO si svolgono esercizi di respirazione costale alta, respirazione diaframmatica e viene insegnato il modo più idoneo di tossire.
Per prevenire la diminuzione dell’estensibilità di alcuni gruppi muscolari come quelli ischio-crurali e il tricipite femorale, si utilizzano tecniche di stretching passivo o attivo. Se non vi sono controindicazioni e il paziente risulta emodinamicamente stabile, si potrà dare inizio all’uso del deambulatore con la percentuale di carico consentito.
Nel caso di carico sfiorante, l’addestramento può essere facilitato attraverso l’utilizzo di un sensore.
Per il progressivo incremento del carico viene utilizzata una normale bilancia, oppure un disco propriocettivo, per abituare il paziente a modulare il trasferimento di carico nel ROM concesso. Allenamento, questo, che si fa alternando l’apertura e la chiusura degli occhi. (Fig. 5 D)
Come fine seduta, il paziente svolge l’esercizio di allungamento dei muscoli ischio – crurali e tricipiti.
Per la deambulazione sono sempre consigliate le scarpe chiuse con suola antiscivolo. Il primo training di deambulazione con ausilio e concessione al carico ha una percorrenza di circa 5 metri, sempre curando il corretto assetto e lo schema del passo. (Fig.6 A-B-C)


Al secondo giorno dall’intervento, dopo consulto con il chirurgo, il paziente inizia la deambulazione con gli ausili e carico sfiorante. Gli esercizi sopra descritti costituiscono un set della durata media di 15 minuti. (8- 10 ripetizioni per 4 volte al giorno rappresentano l’ideale).
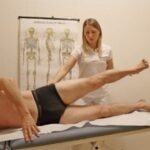
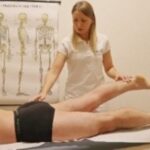
La resistenza all’esercizio viene misurata attraverso il Six-Minute Walking Test. Nel percorso di 5 metri, invece, il fisioterapista deve correggere lo schema deambulatorio e la correttezza del passo, valutando l’equilibrio e il bilanciamento per ridurre il rischio caduta. Si prosegue con esercizi per la flesso-estensione delle ginocchia in posizione supina e seduto. Dalla posizione supina, con il piede a martello, si compiono abduzioni della gamba operata mantenendo l’altra in posizione flessa; si ripetono gli esercizi con elastico al piede mantenendo il ginocchio flesso a 90° eseguendo estensioni della gamba contro resistenza (fig.5A). Si prosegue con esercizi in posizione supina per articolazione dell’anca con la gamba in scarico e le abduzioni con piede a martello ed alluce rivolto in alto (evitando le rotazioni della gamba). (fig. 4C)
L’esercizio finisce con la postura eretta, scaricando il peso corporeo sull’arto controlaterale, cercando di migliorare sempre di più l’equilibrio.
Il terzo giorno il paziente viene posizionato in poltrona per almeno tre volte e proseguendo il suo percorso riabilitativo in palestra, dove continuerà il protocollo rieducativo che consiste in esercizi di rinforzo muscolare, riequilibrio nella fase statica e dinamica, esercizi di trasferimento di carico da una gamba all’altra, con doppio appoggio, singolo e senza appoggio (solo per fratture laterali), con passo della gamba operata in avanti, esercizi di spostamento sulle punte e sui talloni, esercizi di recupero dello schema di marcia ed equilibrio, come in seconda giornata, ed è in questa fase che il paziente viene aiutato solo se in reale difficoltà.
Quarto giorno: ripetizione degli esercizi eseguiti nella giornata 2 e 3 e successivo insegnamento della deambulazione in salita e in discesa.
In palestra si inizia la salita delle scale con il corrimano bilaterale e dosando la sequenza del passo, prima con l’arto non operato, poi con quello operato appoggiandolo sullo stesso gradino. Nell’esercizio della discesa prima l’arto operato e poi il controlaterale sullo stesso gradino. (Fig. 7 D-E-F)
- Fig. 7 d
- Fig. 7 E
- Fig. 7 F
Quinto giorno: inizio dell’insegnamento alla deambulazione con stampelle (canadesi o ascellari). Lo schema del passo è a due tempi e tre appoggi con apprendimento dell’andatura crociata. Nel tempo, il paziente, acquistando maggior sicurezza, inizierà la deambulazione con una sola stampella per poi abbandonarla nel tempo. L’uso delle calze anti tromboemboliche non viene mai dismesso.
La dimissione dal reparto di traumatologia può avvenire verso il 5°-6° giorno dal post-operatorio.
Nel caso di valida autonomia e sicurezza, soprattutto nei passaggi posturali dal letto all’ortostasi e se il paziente è in grado di deambulare autonomamente e/o con 1 o 2 ausili per almeno 15 metri e usare autonomamente i servizi, si potrà prendere in considerazione l’uscita dall’ambiente domestico per affrontare le prime passeggiate.
Per un risultato completo e soddisfacente al paziente deve essere garantito un servizio di Fkt domiciliare per il mantenimento e continuità del programma di recupero funzionale impostato in ambiente ospedaliero con serie di esercizi che verranno ripetuti almeno due volte, per una durata totale di 2 serie di almeno 20 – 30 minuti. È stato dimostrato che il livello delle cure ed assistenza domiciliari sono pari, se non superiori, rispetto a interventi rieducativi in strutture residenziali, specialmente per i pazienti anziani fragili.
Fase 2 di riabilitazione postoperatoria precoce (4a-12a settimana)
Rappresenta il 2° step di recupero funzionale, quella della mobilità articolare, della forza, del controllo motorio, della resistenza e autonomia nel cammino, del recupero dell’equilibrio.
Importante l’assenza di segni infiammatori alla cicatrice con condizioni cliniche stabili e livello di dolore sopportabile.
Il carico aumenterà progressivamente di 5/10 kg ogni settimana, fino a raggiungere il carico completo. Le stampelle vanno utilizzate finché il paziente non raggiunge la sopportazione completa del carico monopodalico. Utilizzerà un bastone, se necessario, finché non raggiungerà una deambulazione priva di zoppia e senza Trendelemburg. Tutti gli esercizi della prima fase verranno ripetuti e altri ne aggiungeranno, con aumento dell’intensità e più ripetizioni fino al raggiungimento dell’abbandono degli ausili o alla deambulazione con una solo stampella o bastone. Nella prima settimana di questa 2° fase gli esercizi andranno ripetuti 2- 3 volte al giorno e nelle settimane successive ogni serie sarà ripetuta in 3/5 serie per 3 volte la settimana. Per aumentare la forza e la resistenza andranno usati elastici e piccoli pesi, sfruttando la forza di gravita. In questa fase ci sarà l’inizio all’uso della cyclette (contro la resistenza minima o nulla).
Nel 2005, Shumway e Cook sottolinearono che chi ha subito una frattura del femore dopo una caduta rischia una ricaduta nel 53% dei casi. Si deve cercare sempre di migliorare la deambulazione con cambi di direzione e simmetria giusta del passo, facendo attenzione alla qualità e alla sicurezza del cammino, aumentando gradualmente la velocità e le distanze percorse.
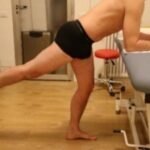
Un training riabilitativo va sempre gestito con cura e iniziato attuando un accurato stretching di allungamento, soprattutto dei muscoli ischio-crurali, del quadricipite e del tricipite femorale. (fig. 7 D-E-F)
Per il recupero del ROM concesso, si utilizzano: automobilizzazione in flessione, abduzione, adduzione, rotazione interna ed esterna.
Esercizio in catena muscolare chiusa come il ponte lasciando la distanza giusta tra le ginocchia. (Fig. 8 A)
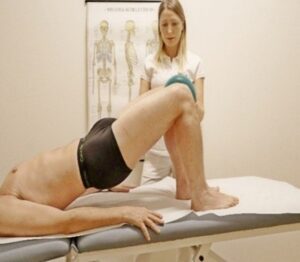
Fig. 8 A
Rinforzo dei l’adduttori in ortostatismo. (Fig. 8 B)
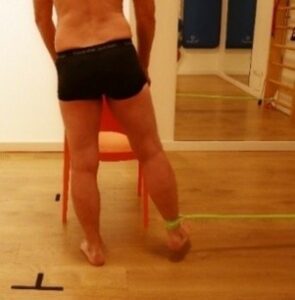
Fig. 8 B
Esercizi attivi del rinforzo del anca – in ortostatismo – movimenti circonduzione in avanti e in dietro, all’interno ed all’esterno e interno. Bisogna fare particolare attenzione sulla postura corretta durante l’esecuzione degli esercizi. Molto importante risulta il potenziamento, specialmente in ortostatismo, dei muscoli glutei che aiutano ad aumentare l’equilibrio e la propriocezione. Rinforzo di medio gluteo viene eseguita in ortostatismo (Fig. 8 C-D) e anche in posizione di decubito laterale (Fig. 8 E), rinforzo di grande gluteo in ortostatismo e posizione prona (Fig. 8 F).
- Fig. 8 C
- Fig. 8 D
- Fig. 8 E
- Fig. 8 F
Mini squat bipodalici. (Fig. 9 A-B)
- Fig. 9 A
- Fig. 9 B
Esercizi attivi dell’articolazione del ginocchio e del anca – in posizione eretta – con le mani appoggiate sulla parete – esegue affondi anteriori, alternando le gambe – e piegando tutte e due le ginocchia – abbassando la sua posizione, poi senza appoggio. (Fig. 10 A-B)
Affondi laterali – in piedi con le mani appoggiate sul tavolo o una sedia- esegui flessioni laterali caricando e flettendo un ginocchio – con altra gamba, che rimane distesa. (Fig. 10 C-D)
- Fig.10 A
- Fig.10 B
Affondi laterali – in piedi con le mani appoggiate sul tavolo o una sedia- esegui flessioni laterali caricando e flettendo un ginocchio – con altra gamba, che rimane distesa. (Fig. 10 C-D)
- Fig. 10 C
- Fig. 10 D
Esercizi attivi per l’articolazione tibio – tarsica –con le mani appoggiate – esegui ritmiche salite sulle punte (mantieni la posizione per circa 3 secondi), poi passa dalle punte al tallone (mantieni per 3 secondi la posizione). (Fig. 11)
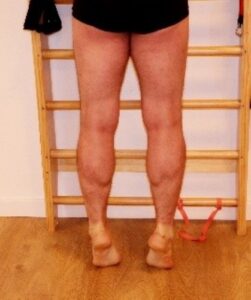
Fig. 11
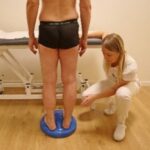
Esercizi di recupero dell’equilibrio e coordinazione in ortostatismo sia sulle varie pedane propriocettive (Fig.12 A-B) sia attraverso una deambulazione più complessa che comporta il superamento di vari ostacoli (raccogliere oggetti dal pavimento, mantenere la stazione eretta con
occhi aperti e chiusi).
- Fig. 12 A
- Fig. 12 B
Utilizzo di cyclette con la sella alta.
Dopo una buona cicatrizzazione della ferita sono consigliate attività in piscina (ginnastica contro resistenza in acqua).
- Le passeggiate libere vanno effettuate alzando bene le ginocchia e continuando ad eseguire alzate antero-posteriori della gamba, sia in estensione che lateralità, in posizione supina. In ortostasi eseguire movimenti in alto e basso a gamba tesa. Il movimento deve iniziare sempre dall’articolazione dell’anca e finire con il piede in flessione plantare (posizione da ballerina).
- Secondo Crawl nei primi quattro mesi il nuoto riveste un ruolo fondamentale (stile dorso e stile libero); dal 4° mese si inizierà lo stile a rana.
Fase III – (3° – 6° mese)
In questa fase la maggior parte dei pazienti raggiunge il carico completo ed elimina completamente l’uso delle stampelle. Se il paziente mostra difficoltà a caricare completamente l’arto operato il motivo potrebbe essere un ritardo di consolidazione della frattura. In questo caso il chirurgo potrebbe proporre la dinamizzazione del chiodo asportando la vite distale di blocco, aumentando l’effetto compressivo sulla rima di frattura.
In questa fase si prosegue con gli esercizi in catena cinematica chiusa fino a quando il paziente non avrà una articolarità completa del ginocchio e dell’anca. Gli esercizi da seguire sono gli accosciamenti, la salita e discesa delle scale senza ausilio.
La sospensione del trattamento fisioterapico avviene in associazione al recupero muscolare completo tramite misurazione circonferenziale della coscia.
Fase IV (oltre 6 mesi)
La maggior parte dei pazienti in questa fase riprende a svolgere attività sportive, escludendo quelle di contatto per ulteriori 6-12 mesi.
Solving problems:
Una scarsa o viziata consolidazione della frattura (pseudoartrosi), una rottura delle viti di bloccaggio, la mobilizzazione dei mezzi sintesi sono le problematiche che a volte si possono verificare, bloccando o annullando tutto il protocollo rieducativo.
Un nuovo intervento chirurgico di revisione del chiodo o una osteosintesi a cielo aperto possono risolvere il problema.
Bibliografia:
Brent Brotzman, Robert C. Manske: LA RIABILITAZIONE IN ORTOPEDIA.
Brent Brotzman: RIABILITAZIONE IN ORTOPEDIA E TRAUMATOLOGIA. Claudio Lazzarone e Pietro Maniscalco: IL TIMING DELLE FRATTURE DEL FEMORE PROSSIMALE NELL’ANZIANO.
Luigi Fantasia e Fabio M. Donelli: La patologia metabolica traumatica e degenerativa della colonna vertebrale nell’anziano.
Rinaldo Giancola e Luca Pietrogrande: L’osso dell’anziano: presente e futuro
Marco Baccini, Roberto Bernabei, Niccolò Marchionni, Matteo Paci: RIABILITARE LA PERSONA ANZIANA, CAPITOLO 11.
Marks R.: Hip fractureepidemiological trends, outcomes, and riskfactors, 1970- 2009. Int J GenMed 2020; 3:1-17
Handoll HH, Sherrington C, Mak JC. INTERVENTIONS FOR IMPROVING MOBILITY AFTER HIP FRACTURE SURGERY IN ADULTS. Cochrane Database SysRev 2011 16, (3):CD001704.
Cwanek J., Trybuchowicz A., Ciećkiewicz A., Bać D., Leczeniezłamańszyjkikościudowej, ProblemyNaukStosowanych, 6/2017.
Gaździk T., Ortopedia i Traumatologia, WydawnictwoLekarskie PZWL, Warszawa 2006.
Smektala R, Endres HG, Dasch B, Maier C, Trampisch HJ, Bonnaire F, Pientka L. The effect of time-to surgery on outcome in elderlypatients with proximalfemoralfractures. BMC MuscolosceletDisord. 2008, 9: 171
Amici F., Cavallini M., Cigada A.: Aspetti biomeccanici e sperimentali dei mezzi di osteosintesi. Le fratture laterali. Relazione al LXXIV congresso SIOT, Roma1989.